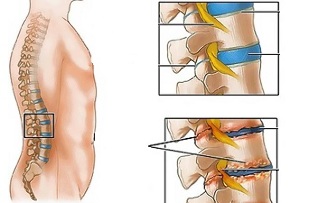
Osteochondroza lędźwiowa jest przewlekłą chorobą, która rozwija się w wyniku procesu degeneracyjno-dystroficznego krążków międzykręgowych. Choroba jest powszechna i dotyka większość ludzi w wieku od 25 do 40 lat.
Według statystyk co drugi dorosły przynajmniej raz w życiu odczuwa ból pleców, aw 95% jest to spowodowane osteochondrozą kręgosłupa.
Pacjenci z ciężkim przebiegiem osteochondrozy lędźwiowej, z uporczywym bólem i innymi objawami, są uznawani za czasowo niepełnosprawnych. Jeżeli w ciągu czterech miesięcy ich stan się nie poprawi, rozstrzyga się kwestię powołania grupy osób niepełnosprawnych.
Osteochondroza lędźwiowa jest poważnym problemem medycznym i społecznym, gdyż choroba dotyka głównie osoby w wieku najbardziej produkcyjnym, a dodatkowo przy braku leczenia może powodować powstanie przepukliny dysku.
Przyczyny i czynniki ryzyka
Czynniki predysponujące do rozwoju osteochondrozy lędźwiowej to:
- anomalie budowy kręgosłupa;
- lumbarizacja - wrodzona patologia kręgosłupa, charakteryzująca się oddzieleniem pierwszego kręgu od kości krzyżowej i jego przekształceniem w szósty (dodatkowy) odcinek lędźwiowy; sakralizacja
- jest wrodzoną patologią, w której piąty kręg lędźwiowy jest zrośnięty z kością krzyżową;
- asymetryczne ułożenie przestrzeni stawowych stawów międzykręgowych;
- patologiczne zwężenie kanału kręgowego;
- odzwierciedlał ból spondiogenny (somatyczny i mięśniowy);
- otyłość;
- siedzący tryb życia;
- długotrwałe narażenie na wibracje;
- systematyczny stres fizyczny;
- palenie.
Niekorzystne obciążenia statyczno-dynamiczne w połączeniu z jednym lub kilkoma czynnikami ryzyka prowadzą do zmiany właściwości fizjologicznych jądra miażdżystego krążka włóknistego, który amortyzuje wstrząsy i zapewnia ruchomość kręgosłupa. Proces ten polega na depolimeryzacji polisacharydów, co prowadzi do utraty wilgoci w tkance galaretowatego rdzenia. W rezultacie jądro miażdżyste, a wraz z nim włóknisty dysk, tracą swoje właściwości sprężyste. Dalsze naprężenia mechaniczne powodują wystawanie pierścienia włóknistego, który utracił swoją elastyczność. Zjawisko to nazywa się wypukłością. W jądrze włóknistym pojawiają się pęknięcia, przez które wypadają fragmenty jądra miażdżystego (wypadanie, przepuklina dysku).
Przedłużone uciskanie korzeni nerwowych, które z czasem unerwiają niektóre narządy jamy brzusznej, prowadzi do pogorszenia ich funkcjonowania.
Niestabilności odcinka kręgosłupa towarzyszą reaktywne zmiany w trzonach sąsiednich kręgów, stawach międzykręgowych i rozwija się współistniejąca spondyloartroza. Znaczny skurcz mięśni, na przykład na tle aktywności fizycznej, prowadzi do przemieszczenia trzonów kręgów i uwięzienia korzeni nerwowych wraz z rozwojem zespołu korzeniowego.
Inną przyczyną bólu i objawów neurologicznych w osteochondrozie lędźwiowej mogą być osteofity - wyrostki kostne na wyrostkach i trzonach kręgów powodujące zespół korzeniowy lub mielopatię kompresyjną (ucisk rdzenia kręgowego).
Formy choroby
W zależności od tego, które struktury są zaangażowane w proces patologiczny, osteochondroza lędźwiowa objawia się klinicznie następującymi zespołami:
- odruch- lumbodynia, lumboishalgia, lumbago; rozwijać się na tle odruchowego przeciążenia mięśni pleców;
- ucisk (rdzeniowy, naczyniowy, korzeniowy)- ucisk (kompresja) rdzenia kręgowego, naczyń krwionośnych lub korzeni nerwowych prowadzi do ich rozwoju. Przykładami są zapalenie korzonków lędźwiowo-krzyżowych, radikuloischemia.
Objawy osteochondrozy lędźwiowej
W osteochondrozie lędźwiowej objawy są określane przez to, które struktury są zaangażowane w proces patologiczny.
Lumbago występuje pod wpływem hipotermii lub fizycznego przeciążenia, a czasami bez wyraźnego powodu. Ból pojawia się nagle i ma charakter strzelania. Nasila się podczas kichania, kaszlu, obracania ciała, ćwiczeń, siedzenia, stania, chodzenia. W pozycji leżącej odczucia bólu są znacznie osłabione. Zachowana zostaje wrażliwość i refleks, zmniejsza się zakres ruchu w odcinku lędźwiowym kręgosłupa.
Obserwuj palpacyjnie:
- bolesność w okolicy lędźwiowej;
- skurcz mięśni przykręgosłupowych;
- spłaszczenie lordozy lędźwiowej, które w wielu przypadkach łączy się ze skoliozą.
Zespół napięcia korzenia nerwu w lumbago jest ujemny. Podnosząc prostą nogę, pacjenci zauważają wzrost bólu w okolicy lędźwiowej, a nie ich pojawienie się w wyprostowanej kończynie dolnej.
Często przy osteochondrozie lędźwiowej dochodzi do nawrotów napadów bólu, które za każdym razem stają się bardziej intensywne i przedłużają się.
W lumbodynii obraz kliniczny przypomina lumbago, ale nasilenie bólu następuje po kilku dniach.
W przypadku lędźwiowego bólu kręgosłupa pacjenci skarżą się na ból w okolicy lędźwiowej, który promieniuje do jednej lub obu kończyn dolnych. Ból rozprzestrzenia się na pośladki i tył uda i nigdy nie dociera do stóp.
Lumboishalgia charakteryzuje się zaburzeniami naczynioruchowymi:
- zmiany temperatury i koloru skóry kończyn dolnych;
- uczucie gorąca lub zimna;
- naruszenie krążenia krwi.
Rozwój zespołów kompresji lędźwiowej objawia się klinicznie następującymi objawami:
- hipalgezja skórna;
- bóle strzeleckie;
- osłabienie lub całkowita utrata odruchów głębokich;
- niedowład obwodowy.
W przypadku zespołów kompresyjnych ból nasila się w wyniku zginania tułowia, kichania i kaszlu.
Diagnostyka
Diagnozę osteochondrozy lędźwiowej przeprowadza się na podstawie danych z obrazu klinicznego choroby, laboratoryjnych i instrumentalnych metod badawczych.
W badaniach krwi na tle osteochondrozy lędźwiowej:
- zmniejszenie stężenia wapnia;
- zwiększony ESR;
- zwiększone poziomy fosfatazy alkalicznej.
W diagnostyce osteochondrozy lędźwiowej ogromne znaczenie ma badanie rentgenowskie kręgosłupa.
Przedłużone uciskanie korzeni nerwowych, które z czasem unerwiają niektóre narządy jamy brzusznej, prowadzi do pogorszenia ich funkcjonowania.
Objawy rentgenowskie potwierdzające diagnozę to:
- zmień konfigurację segmentu, którego dotyczy problem;
- pseudospondylolisthesis (przemieszczenie sąsiednich trzonów kręgów);
- odkształcenie blach zamykających;
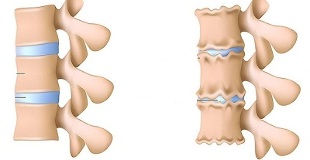
- spłaszczenie krążka międzykręgowego;
- nierówna wysokość krążka międzykręgowego (objaw spacera), co wiąże się z asymetrycznym napięciem mięśni.
Również w diagnostyce osteochondrozy lędźwiowej, jeśli jest to wskazane, stosuje się:
- mielografia, rezonans komputerowy lub rezonans magnetyczny - są niezbędne przy utrzymujących się objawach, rozwoju ubytków neurologicznych; Scyntygrafia
- (badanie kumulacji fosforu przez układ kostny, oznaczona tech-99) - wykonywana jest w przypadku podejrzenia guza lub procesu infekcyjnego, urazu kręgosłupa.
Diagnostyka różnicowa osteochondrozy lędźwiowej jest przeprowadzana z następującymi chorobami:
- kręgozmyk;
- dyshormonalna spondylopatia;
- zesztywniające zapalenie stawów kręgosłupa (zesztywniające zapalenie stawów kręgosłupa);
- procesy zakaźne (zapalenie krążka, zapalenie kości i szpiku kręgosłupa);
- procesy nowotworowe (guz pierwotny kręgosłupa lub jego zmiany przerzutowe);
- reumatoidalne zapalenie stawów;
- deformujące zapalenie kości i stawów stawu biodrowego;
- odbity ból (choroby narządów wewnętrznych i dużych naczyń krwionośnych).
Leczenie osteochondrozy lędźwiowej
W przypadku osteochondrozy lędźwiowej zwykle stosuje się następującą taktykę leczenia:
- leżenie w łóżku przez 2-3 dni;
- trakcja zajętego odcinka kręgosłupa;
- wzmacnianie mięśni pleców i brzucha (tworzenie tzw. gorsetu mięśniowego);
- wpływ na patologiczne procesy mięśniowo-powięziowe i miotoniczne.
Lumbago występuje pod wpływem hipotermii lub fizycznego przeciążenia, a czasami bez wyraźnego powodu.
W większości przypadków przeprowadza się zachowawcze leczenie osteochondrozy lędźwiowej, w tym następujące środki:
- znieczulenie nasiękowe mięśni roztworem środków miejscowo znieczulających;
- przyjmowanie niesteroidowych leków przeciwzapalnych;
- przyjmowanie środków odczulających;
- terapia witaminowa;
- przyjmowanie leków uspokajających i przeciwdepresyjnych;
- terapia manualna, masaż;
- ćwiczenia fizjoterapeutyczne;
- akupunktura;
- relaksacja postizometryczna.
Bezwzględne wskazania do chirurgicznego leczenia osteochondrozy lędźwiowej to:
- ostry lub podostry ucisk rdzenia kręgowego;
- rozwój zespołu ogona końskiego, charakteryzującego się dysfunkcjami narządów miednicy, zaburzeniami czucia i ruchu.
Ćwiczenia terapeutyczne osteochondrozy lędźwiowej

Fizjoterapia odgrywa znaczącą rolę w kompleksowym leczeniu osteochondrozy lędźwiowej. Regularne ćwiczenia pozwalają na normalizację napięcia mięśni przykręgosłupowych, usprawnienie procesów metabolicznych w tkankach dotkniętych procesem patologicznym, a dodatkowo tworzą dobrze rozwinięty gorset mięśniowy, który może podeprzeć kręgosłup w prawidłowej pozycji, odciążyć od niego niepotrzebne obciążenia statyczne.
Aby gimnastyka z osteochondrozą lędźwiową przyniosła jak największy efekt, należy przestrzegać następujących zasad:
- regularność klas;
- stopniowy wzrost intensywności aktywności fizycznej;
- unikanie przepracowania podczas zajęć.
Fizjoterapia powinna być wykonywana pod okiem doświadczonego instruktora, który dobierze ćwiczenia najbardziej efektywne dla danego pacjenta i sprawdzi poprawność ich wykonania.
Według statystyk co drugi dorosły przynajmniej raz w życiu odczuwa ból pleców, aw 95% jest to spowodowane osteochondrozą kręgosłupa.
Oprócz zajęć z instruktorem należy codziennie wykonywać zestaw ćwiczeń porannych, w skład których wchodzą ćwiczenia specjalne na osteochondrozy lędźwiowe.
- Rozluźnienie i skurcz mięśni brzucha.Pozycja wyjściowa to stanie, stopy rozstawione na szerokość barków, ręce opuszczone do tułowia. Weź spokojny oddech, rozluźniając mięśnie przedniej ściany brzucha. Podczas wydechu maksymalnie wciągnij brzuch, napinając mięśnie brzucha. Ćwiczenie należy powtarzać do momentu pojawienia się lekkiego zmęczenia.
- Ruchy głowy ze zgięciem kręgosłupa.Pozycja wyjściowa to klęczenie, oparcie na podłodze z wyciągniętymi rękami, wyprostowane plecy. Powoli podnieś głowę i ugnij się w plecach. Przytrzymaj w tej pozycji przez kilka sekund, a następnie płynnie wróć do pozycji wyjściowej. Powtórz co najmniej 10-12 razy.
- „Wahadło”.Pozycja wyjściowa leżąca na plecach, ramiona wzdłuż ciała, nogi ugięte pod kątem prostym w stawach kolanowych i biodrowych. Obróć nogi w prawo i lewo, wykonując ruchy wahadłowe, próbując dosięgnąć podłogi. W takim przypadku łopatek nie można oderwać od podłogi.
- Łódź.Pozycja wyjściowa leżąca na brzuchu, ręce wyciągnięte do przodu. Oderwij górną część ciała i nogi od podłogi, zginając się z tyłu. Utrzymaj tę pozycję przez 5-6 sekund i powoli wróć do pozycji wyjściowej. Uruchom 10 razy.
Potencjalne konsekwencje i komplikacje
Główne powikłania osteochondrozy lędźwiowej to:
- powstanie przepukliny międzykręgowej;
- dystonia wegetatywno-naczyniowa;
- spondyloliza, kręgozmyk;
- osteofitoza;
- spondyloartroza;
- zwężenie kanału kręgowego, powodujące ucisk rdzenia kręgowego i może powodować trwałe kalectwo i obniżenie jakości życia.
Przedłużone uciskanie korzeni nerwowych, które z czasem unerwiają niektóre narządy jamy brzusznej, prowadzi do pogorszenia ich funkcjonowania. W efekcie pacjenci mają dysfunkcje jelit (zaparcia, biegunka, wzdęcia) oraz narządów miednicy (zaburzenia moczu, zaburzenia erekcji, oziębłość, bezpłodność).
Prognoza
Zespół bólowy w osteochondrozie lędźwiowej występuje w postaci remisji i zaostrzeń. Lumbago trwa 10-15 dni, po czym poprawia się stan pacjenta, ból ustępuje. Korzystnemu wynikowi można zapobiec dzięki towarzyszącym chorobom wtórnym. Często przy osteochondrozie lędźwiowej dochodzi do powtarzających się napadów bólu, które za każdym razem stają się bardziej intensywne i przedłużają się.
Fizjoterapia odgrywa znaczącą rolę w kompleksowym leczeniu osteochondrozy lędźwiowej.
Pacjenci z ciężkim przebiegiem osteochondrozy lędźwiowej, z uporczywym bólem i innymi objawami, są uznawani za czasowo niepełnosprawnych. Jeżeli w ciągu czterech miesięcy ich stan się nie poprawi, rozstrzyga się kwestię powołania grupy osób niepełnosprawnych.
Zapobieganie
Zapobieganie rozwojowi osteochondrozy kręgosłupa polega na następujących działaniach:
- rzucenie palenia;
- normalizacja masy ciała;
- poprawa ogólnej kondycji fizycznej, aktywny tryb życia;
- unikanie warunków prowokacyjnych (podnoszenie ciężarów, nagłe ruchy, skręty, zakręty).












































